Sama halnya dengan email, dentin juga dapat mengalami karies. Hal ini disebabkan karena dentin juga memiliki struktur anorganik berupa kristal hidroksi apatit meski tidak sebanyak pada email. Dentin tersusun atas tubulus-tubulus yang dibangun oleh struktur organik berupa serat kolagen. Akibat struktur yang dimilikinya ini, membuatnya jauh lebih rentan terhadap kerusakan karena hanya dengan asam lemah saja sudah mampu melarutkan (demineralisasi) strukturnya.
Ada 3 macam perubahan yang terjadi selama karies dentin, yaitu:
- Asam organik lemah yang mendemineralisasi dentin.
- Material organik dentin, khususnya kolagen, berdegenerasi dan larut.
- Hilangnya struktural dentin diikuti dengan invasi bakteri.
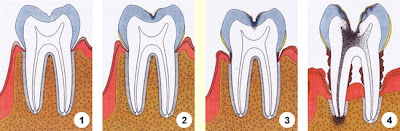
Perjalanan Karies Dentin
Keterangan Gambar: 1. Dentin Reaktif
2. Zona Sklerotik
3. Zona Demineralisasi
4. Zona Invasi dan Destruksi
5. Zona Periferal
Ada 5 zona yang terbentuk selama terjadinya karies dentin, yaitu:
1. Zona Dentin Reaktif
Zona dentin reaktif merupakan suatu zona yang terbentuk diantara dentin dan pulpa, berfungsi sebagai suatu reaksi pertahanan terhadap rangsangan yang terjadi di daerah perifer. Pada zona ini, sudah mulai terbentuk sistem pertahanan nonspesifik dari
pulpa yang teraktivasi untuk menghambat kerusakan sehingga tidak
berlanjut ke pulpa.
2. Zona Sklerotik
Zona sklerosis merupakan suatu pelindung yang terbentuk apabila rangsangan sudah mencapai dentin untuk melindungi pulpa. Pada zona ini terjadi suatu proses peletakan mineral ke dalam lumen tubulus dentin dan biasa dianggap sebagai mekanisme normal dari pembentukan dentin peritubuler. Peletakan mineral ini membuat berkurangnya daya permeabilitas jaringan, sehingga dapat mencegah penetrasi asam dan toksin-toksin bakteri.
Zona ini disebut juga zona translusen. Namun maksud translusen disini adalah terjadinya peningkatan kandungan mineral pada tubulus dentin, tidak sama seperti yang terjadi pada email dimana zona translusen disebabkan oleh adanya penurunan kadar mineral dalam email.
3. Zona Demineralisasi
Sesuai dengan namanya, pada zona ini terjadi demineralisasi sehingga mineral yang ada pada dentin semakin berkurang. Namun, pada zona ini belum dimasuki oleh bakteri.
4. Zona Invasi Bakteri
Sudah semakin banyak mineral pada dentin yang hilang, sehingga materi organiknya pun sudah terlarut. Bakteri sudah masuk ke dalam tubuli dentin.
5. Zona Destruksi
Zona destruksi atau zona nekrosis merupakan suatu zona dimana dentin sudah dihancurkan oleh bakteri. Materi organik sudah semakin banyak yang hilang dan mulai terlihat adanya kavitas pada dentin.
Berdasarkan buku Art and Science of Operative Dentistry, histopatologi karies dentin terbagi dalam 5 zona berbeda, yaitu:
Keterangan Gambar: A. Dentin Normal
B. Dentin mengalami karies
a. Tubulus luas yang mengandung serat kolagen
b. Tubulus kecil, banyak mengandung mineral
1. Dentin Normal
2. Affected dentin (dentin yang terpengaruhi)
3. Infected dentin (dentin yang terinfeksi)
1. Zona Normal Dentin
Zona ini merupakan area terdalam dan memiliki tubulus dengan processus odontoblas dan tidak terdapat kristal di dalam lumennya. Tidak ada bakteri di dalam tubulus. Stimulasi pada dentin menghasilkan sakit yang tajam.
2. Zona Subtransparent Dentin
Zona ini merupakan zona demineralisasi yang terjadi pada intertubulus dentin. Zona ini juga merupakan zona awal terbentuknya kristal yang sangat halus di dalam lumen tubulus dentin. Proses kerusakan processus odontoblas jelas. Masih belum ditemukan adanya bakteri.
3. Zona Transparent Dentin
Pada zona ini, dentin menjadi lebih lunak dari dentin normal. Hal ini menunjukkan bahwa hilangnya mineral yang terdapat di dalam intertubulus dentin. Pada zona ini juga tidak terdapat bakteri. Ikatan kolagen tetap utuh sehingga mampu meremineralisasi intertubular dentin yang mulai rusak sehingga memungkinkan terjadinya self repair untuk melindungi pulpa.
4. Zona Turbid Dentin
Pada zona ini telah terjadi invasi bakteri yang ditandai oleh pelebaran tubulus dentin yang diisi oleh bakteri. Serat kolagen yang menyusun struktur tubulus dentin mulai terdenaturasi sehingga tidak terjadi self repair pada fase ini. Zona ini harus dibuang selama melakukan restorasi.
5. Zona Infected Dentin (Outer Carious Dentin)
Zona ini merupakan lapisan terluar. Terdiri dari permukaan dentin yang penuh bakteri. Tidak adanya mineral dan kolagen yang menyusun dentin. Pembuangan area ini sangat dianjurkan untuk kesuksesan restorasi.
Referensi:
- Kuliah Pakar drh, Santi Chismirina - FKG Unsyiah
- Kidd, Edwina. 1991. Dasar Dasar Karies Penyakit dan Penanggulangannya. Jakarta: EGC
- Fejerskov. 2008. Dental Caries the disease and its clinical management. UK: Blackwell Munksgaard.
- Heyman. 1995. Art and Science of Operative Dentistry. USA: Mosby.
Silahkan dijadikan
bahan referensi belajar buat sobat semua. Mohon maaf atas segala
kesalahan dan kekurangan, bila ada pertanyaan maupun saran dimohon
komentarnya yang membangun. Trims ^^





















- Follow Us on Twitter!
- "Join Us on Facebook!
- RSS
Contact